1 Introducción
En la primera parte del texto, se habló de la relación y la búsqueda constante de la satisfacción del paciente, a través de la cura sin daños y el uso de herramientas y metodologías para mejorar la salud en general.
Los hospitales públicos o privados deben optimizar los costos, motivar la mejora general de la salud a través de la prevención de enfermedades y garantizar la calidad.
2 La importancia de la historia en la mejora continua
En 1930, Shewhart, un físico, ingeniero y estadístico, el “padre del control estadístico de la calidad” comenzó el uso de herramientas estadísticas en mejoras de procesos. Fue él quien encontró los procesos predecibles, que a través de gráficos de control (Figura 2.1) se convirtieron en la base del control estadístico de procesos.
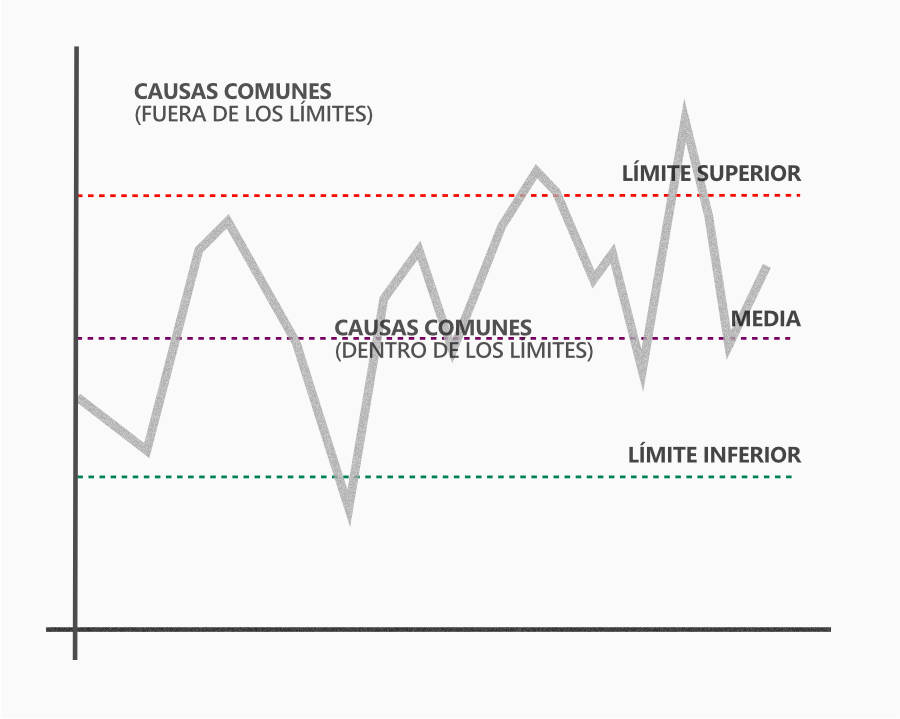
Esto hizo posible actuar sobre los procesos a través de los ciclos PDCA y PSDA, además de la búsqueda de la previsibilidad de las respuestas de los procesos. Sin embargo, fue sólo en 1980 después de la reconstrucción de Japón que Edwards Deming, también estadístico, reconocido por las mejoras en los procesos de producción en los Estados Unidos, tomó estas técnicas para reconstruir el país, y a través del Sistema Toyota aplicó la cultura de la calidad y la mejora del proceso y surgió como una gran potencia económica.
Después del desarrollo del Sistema de Producción Toyota, la mejora de los procesos se hizo popular como una ventaja estratégica, una producción eficiente que involucra a los empleados, estandarizados y Just in time. La Figura 2.2 muestra más características del proceso.
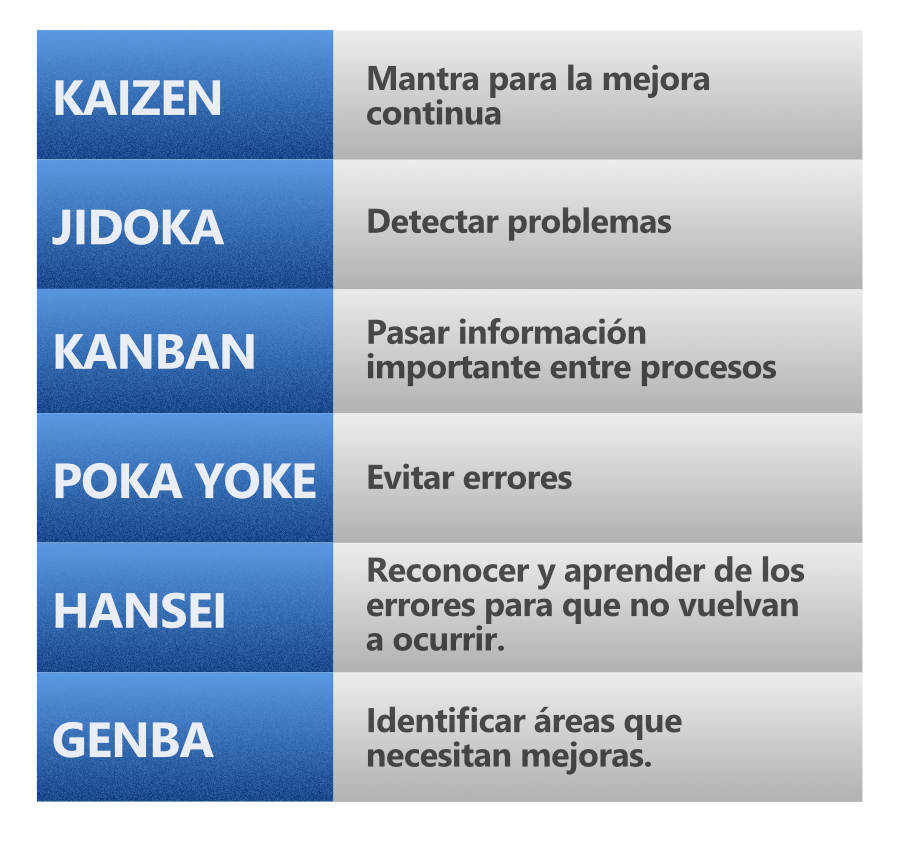
En el mismo período, Lean Six Sigma también surgió en la búsqueda de la mejora del proceso en las rutinas de trabajo. Con el fin de identificar y eliminar los residuos reduciendo costes y aumentando la calidad basada en información estructurada.
Los sistemas Toyota y Lean afirman que los funcionarios de primera línea deben ser los encargados de mejorar los procesos y, por lo tanto, son partícipes en las mejoras.
Aun hablando de la importancia de la mejora en la historia de la salud, es necesario comprender los cuatro pilares del conocimiento profundo, que se muestran en la Figura 2.3 Estos cuatro pilares permiten cambios para generar mejoras.

2.1 Visión sistémica
La organización es un conjunto de procesos que tiene el propósito de satisfacer las necesidades de un cliente, que en salud es el tratamiento de alguna patología, o una consulta, o una atención de emergencia, entre otros. A menudo la falta de alineación de los procesos es responsable de pérdidas, tales como eventos adversos, costos innecesarios, reelaboración, tiempo de espera largo y por lo tanto es muy importante ver la correlación entre todos los procesos con un solo propósito.
2.2 Conocimiento de la calidad del proceso
Es necesario saber cómo generar conocimientos específicos dentro de la organización, por ejemplo, en el caso de las farmacias hospitalarias, los procesos de farmacia influyen directamente en la administración de medicamentos a los pacientes, y por lo tanto todo el personal de farmacia debe estar consciente y muy bien capacitado sobre la importancia de la unitarización de medicamentos, porque un error puede ser el responsable de eventos adversos, incluso la muerte de pacientes. En vista de esto, la educación continua del sector farmacéutico y de todos los hospitales relacionados con la unitarización es fundamental.
- Estudio de la variación
La variación es inherente y natural de los procesos, varios factores conducen a cambios en los resultados. Por lo tanto, es necesario estudiar y aprender de estas variaciones.
2.4 Cultura
Todas las organizaciones están formadas por personas y es necesario comprender las características y distinciones para que sea posible lograr el trabajo en equipo para lograr el propósito de la organización. Es por eso que los empleados felices, satisfechos y comprometidos para el propósito de la empresa son fundamentales.
La cultura son valores, actitudes, hábitos, comportamientos típicos, creencias compartidas. La cultura determina cómo funciona una organización.
Las metodologías y herramientas de calidad te enseñan a entender y aplicar los conceptos de los pilares del conocimiento profundo con el fin de generar mejoras que promuevan cambios y ventajas estratégicas.
En este momento, tres preguntas presentadas en la Figura 2.3, son capaces de dirigir qué mejoras deben ser importantes:
Para ello es necesario definir un enfoque de mejora, retroalimentación, una medición, un indicador para mostrar los cambios y qué acciones se tomarán.
Un ejemplo de una mejora del proceso puede estar en el proceso de compra. En la búsqueda de reducir costes, el tiempo para realizar compras y la falta de productos, es posible establecer estándares específicos para los proveedores ideales.
Deben cumplir con requisitos de calidad particulares para todos los productos necesarios, además de los valores aceptables promedio y el tiempo de entrega óptimo de los productos.
Para ello un proceso bien estructurado de cualificación de proveedores facilitará la definición de las empresas donde se realizarán las compras.
3 Metodologías y herramientas de calidad
En salud, la búsqueda de cuidados basada en el valor permite utilizar varias metodologías para aumentar la calidad de la atención, promover análisis de problemas y mejoras en los servicios, con el fin de reducir el error.
La Figura 2.4 cita las principales metodologías de herramientas de calidad y seguridad utilizadas en salud.
Las metodologías ya han sido abordadas: PDCA, PSDA, Herramientas Básicas de Control de Calidad y Lean Six Sigma en la parte 1 del texto y ahora en la parte 2 del texto sobre herramientas de calidad y seguridad hablaremos de herramientas DMAIC, Lean Health y Herramientas de Gestión de Control de Calidad.
3.1 DMAIC
Es una forma estructurada de mejorar los procesos y abordar problemas más complejos a través de la mejora continua.
Es posible, con innovaciones, ejecutar proyectos de nuevos procesos o servicios, y proyectos de mejora de los procesos existentes con el fin de mejorarlos.
Para ello es preciso:
- Conocer los procesos (¿Qué producen? ¿Qué recursos utiliza? ¿Cómo producen?)
- Saber medir los procesos (¿Qué datos tenemos del proceso? ¿Cuál es el problema o defecto?)
- Saber cómo mejorar los procesos (¿Cómo atacar el problema o defecto? ¿Qué atacar primero? ¿En qué centrarse?)
- ¿Cómo estandarizar el proceso para que el problema no vuelva?
Con las respuestas a estas preguntas será posible definir qué proyectos de mejora deben llevarse a cabo. La Figura 3.1 le ayuda a ver qué problemas o defectos deben ser atacados primero.
La Figura 3.2 simplemente presenta las fases de la DMAIC.
En cada fase de DMAIC se utilizarán varias herramientas de calidad que ayudarán en la resolución de problemas.
3.2 Lean Health
Proviene de Lean de las industrias, pero con la visión de la atención médica y la mejora de los procesos hospitalarios.
Su objetivo es facilitar, mejorar, agilizar y abaratar los procesos.
De acuerdo con Vital Directions for Health & Health Care: An Initiative of the National Academy of Medicine (2017), en los Estados Unidos los costos de atención médica son de aproximadamente $ 3 trillones al año y el 30% de esa cantidad es desperdicio.
La pregunta clásica sobre este tema relacionada con el gasto en salud es:
¿Qué hacer para reducir el gasto en salud?
Ante estas altas cifras, Lean Health busca oportunidades de mejoras en los procesos hospitalarios, capaces de reducir los desperdicios con errores, reelaboraciones, fallos, burocracias, pasos innecesarios y gasto excesivo, además de aumentar el valor en sus acciones, como más tiempo con los pacientes, control de riesgos y seguridad, satisfacción del paciente y empleado, agilidad y eficiencia de las organizaciones.
Los desperdicios se consideran acciones que consumen energía y recursos sin añadir valor al cliente. Así, todo el hospital debe pensar en añadir valor en sus acciones para que el paciente, que es el usuario final, reciba acciones con seguridad, calidad y satisfacción.
Con esto, la práctica de Lean puede identificar y cuantificar los residuos donde se lleva a cabo la asistencia, en la industria llamada planta de producción.
A continuación, en la tabla 3.1, algunos ejemplos que causan residuos:
Tabela 3.1
| EJEMPLOS | CAUSAS | CAMBIOS | |
| SÚPER PRODUCCIÓN | Repita y realice pruebas innecesarias. | Predicciones incorrectas, errores en los procesos, cultura de excesos. | Son necesarias acciones como la reducción de inventario, la producción de lo necesario, la revisión de procesos y los cambios en la cultura. |
| ESPERAR | Esperar por cirugías, consultas o algún material. | Debido a la falta de comunicación, estandarización, prioridad, sistema empujado, trabajo desequilibrado. | Sincronización de flujo de trabajo, implementación de celdas, equilibrio de etapas.
|
| TRANSPORTE DE MATERIAL | Transporte de kits al quirófano faltando material. | Falta de estandarización, procesos empujados. | Kanban, control de inventario. |
| MOVIMIENTO DEL PERSONAL | Falta de materiales para hacer curas. | Falta de estandarización, organización, seguridad, inventario inadecuado. | 5S, flujo de trabajo. |
| INVENTARIO – STOCK | Medicamentos caducados. | Orden de procesamiento, tiempos de proveedor, configuraciones largas. | KANBAN, desarrollo de proveedores, flujo continuo. |
| DEFECTOS | Máquinas paradas, errores de medicamentos, reelaboración. | Falla del proceso, falta de barreras, falta de instrucciones de trabajo, falta de normalización. | Mejoras de procedimientos, Mejora del diseño, creación de Poka-Yoke. |
| SUPERPROCESAMIENTO | Repetición de actividades debido a procesos mal diseñados. | Retrasos entre procesos, sistema empujado, mal diseño. | Flujo continuo y diseño eficiente. |
| DERROCHE DE TALENTO HUMANO | Ignore las opiniones de los empleados que son directamente parte de los procesos que necesitan cambios. | Falta de cultura, superioridad, alta jerarquía. | Cultura de Organización. |
Para cada desperdicio, las acciones se realizan utilizando herramientas de calidad para disminuirlos o eliminarlos.
En salud Lean tiene 6 principios, estos son:
- Actitud de mejora continua, necesidad del sistema de mejora, toda la institución está involucrada con mejoras y el ciclo PDSA está totalmente vinculado en los procesos;
- Crear siempre valor para los pacientes, disminuir el tiempo de espera, crear entornos más seguros, ser más eficientes, escuchar a los pacientes, ofrecer una atención más justa a los pacientes;
- Unidad de propósito de la empresa. El norte verdadero de donde se quiere ir y los empleados en la misma dirección;
- El respeto por las personas, creer en los empleados, la comunicación abierta y socializada, crear un ambiente seguro, dirigir a los empleados a qué hacer;
- Visual, cultura de transparencia, procesos claros, metas, niveles de satisfacción y costos expuestos;
- Estandarización con flexibilidad, facilitar procesos, evitar y eliminar errores. Establecer estándares para estabilizar los procesos.
Muchas herramientas se utilizan para aplicar el sistema Lean en mejora continua. Algunos ejemplos se presentan en la tabla 3.2:
De acuerdo con los objetivos, se definen qué metodologías se deben utilizar para cada problema.
Otro ejemplo ampliamente utilizado en la salud es A3, que es responsable de identificar el problema. Es una herramienta de comunicación y se puede utilizar en cualquier proceso de la institución. Este modelo de mejora está indicado por el IHI. Se basa en PDSA, hace un resumen del problema y la solución en una hoja A3 como en la figura 3.3:
3.3 Herramientas de Gestión de Control de Calidad
Las 7 herramientas se centran en la búsqueda e identificación de problemas (“Problem Finding”) y situaciones no contempladas por las Herramientas básicas de Calidad.
A través de ellos los gerentes pueden visualizar y habilitar el mapeo de problemas de calidad y la planificación de esfuerzos, por lo que será mejor para elaborar planes de acción para mejoras en la calidad de los proyectos, conformidades y desempeños.
Ayudan en factores cualitativos. Por ejemplo: clasificación de un servicio (bueno/malo), resultado de una inspección (conforme/no conforme).
Para ello, las herramientas de gestión constituyen un proceso trifásico. Según la figura 3.4 presentada a continuación:
3.3.1 FASE 1 – Identificar problemas
- DIAGRAMA DE AFINIDADES:
Agrupa ideas similares relacionadas con el tema, puede contemplar Brainstorming (lluvia de ideas), ya que busca sintetizar, clasificar y estructurar ideas poco definidas. Ejemplo en la Figura 3.1.1
- DIAGRAMA DE RELACIÓN:
Permite descubrir y analizar la interrelación de causa y efecto. Ayuda a identificar la causa raíz de un problema. También se debe hacer una lluvia de ideas. Sirve como complemento o como alternativa al diagrama de espina de pez. Permite identificar el área principal de mejora.
Ejemplo en la Figura 3.1.2
Con el diagrama de relaciones es posible definir medidas para reducir las quejas de los pacientes, mejorar y eliminar defectos en los procesos y simplificar la resolución de problemas.
3.3.2 FASE 2 – Determina acciones y recursos
- DIAGRAMA DE ÁRBOL:
Abre en detalle las razones del problema. En salud se deriva como un Diagrama Direccional (DD): Una herramienta creada por IHI que ayuda en la definición del objetivo de mejora, dirige las acciones primarias y secundarias más allá de los conceptos de cambio necesarios para lograr la mejora. Siempre con un conjunto lógico de objetivos relacionados que se pueden transformar en subproyectos o iniciativas ejecutables. Identifica las características que se pueden controlar inmediatamente.
Se puede utilizar como soporte en fase D (Define) o fase P (Plan) de Lean Six Sigma en PDCA/PDSA.
Este diagrama permite un programa de cambio completo, así como la estructuración de la medición para monitorear el progreso de las mejoras.
El diagrama de árbol ayuda a organizar el concepto de cambio e ideas. Permite a un equipo ver dónde quieren mejorar y qué funcionará realmente.
Para ello será necesario reunir un equipo con personas que puedan añadir al tema; el objetivo debe ser claro y definido; hacer Brainstorming; crear direccionadores; identificar los vínculos entre los direccionadores y qué acciones e intervenciones realizar; definir qué direccionadores e intervención medir; validar el trabajo con el equipo.
El diagrama debe actualizarse y cambiarse durante el proyecto si es necesario. Debido a que refleja la opinión de un equipo sobre el tema, es una “hipótesis” como en la Figura 3.1.3.
- DIAGRAMA DE MATRIZ:
Se utiliza para comprender las interacciones y conductas entre diferentes cambios en torno a un problema.
- DIAGRAMA DE PRIORIZACIÓN:
Para definir factores más relevantes y resolverlo. MATRIX GUT (Gravedad, Urgencia y Tendencia), FEMEA (Análisis modal de fallos y efectos) y QFD (Desdoblamiento de la función de calidad).
Es importante orientar la toma de decisiones sobre qué priorizar, como el gráfico Pareto, por ejemplo.
3.3.3 FASE 3 – Planes y calendario de contingencia
- DIAGRAMA DE PROCESOS DECISIVOS (Process Decision Program Chart – PDPC): Dirige el mejor resultado de las actividades, y las opciones que deben adoptarse en caso de desviaciones, traza todas las rutas posibles para lograr el objetivo.
- DIAGRAMA DE FLECHAS O DE ACTIVIDADES:
Para programar y supervisar los pasos de un plan/trabajo, explicando las rutas críticas. Se ocupa de describir los pasos que hay que dar para alcanzar el objetivo
El diagrama tiene el estado inicial, el estado final y el estado de la acción y utiliza flechas para mostrar el camino de la siguiente acción.
Todas las diferentes técnicas de las herramientas de gestión de calidad ayudan a analizar datos cuantitativos y cualitativos y normalmente se utilizan para abordar problemas más complejos.
El conjunto de herramientas de gestión y calidad básica permite la planificación, organización, ejecución y mejora continua en la búsqueda de la calidad y la excelencia.
4 CONCLUSIÓN
Aplicando las metodologías y herramientas de calidad, será posible comprender las variaciones del proceso y saber dónde se encuentran, así como la forma de reducirlas.
Cada herramienta específica está indicada para un tipo y etapa de mejora.
Independientemente del proyecto de mejora que se vaya a utilizar, hay que plantearse tres preguntas:
- ¿Aumentará la satisfacción de los empleados y los pacientes?
- ¿Eliminará el despilfarro centrándose en el valor para el paciente?
- ¿Simplificará y normalizará los procesos?
- ¿Fomentará el conocimiento de los procesos y estimulará la mejora continua y la innovación en la atención?
Estas preguntas podrán orientar la calidad de los proyectos de mejora que se implementen en la organización, ya que, si no cumplen con alguna de estas áreas, deberán ser revisados.
Gran parte de la dificultad de las organizaciones para llevar a cabo proyectos está directamente relacionada con la falta de pilares básicos para la aplicación de mejoras. Esto es esencial para la realización de mejoras de forma sólida y eficaz en las organizaciones.
Cuanto mayor sea la inversión de la organización en la formación y el desarrollo de los empleados, mejor será el rendimiento de las personas y mayor será la búsqueda clínica de la prevención de riesgos y la mejora de los procesos, ya que serán conscientes en la búsqueda de la consecución del objetivo de la organización.

Farmacéutica Daniela Faria













